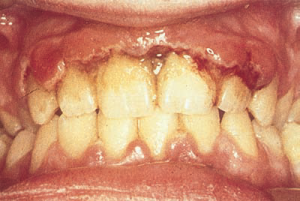
Язвенный гингивит. С учетом этиологии, патогенеза и клинической картины является симптомом заболеваний слизистой оболочки полости рта.
Диагностика гингивита проводится по данным основных (клинических) и дополнительных (параклинических) методов исследования первичных больных, при повторных посещениях и в диспансерной группе. Основные методы включают в себя опрос и осмотр больного. При опросе прежде всего выясняют жалобы больного, причину его обращения к врачу, давность и возможную причину заболевания, особенности течения болезни, причины потери отсутствующих зубов, проводившееся лечение и его результаты.
Анамнез: профессия больного (характер производства, длительность работы на нем), перенесенные заболевания и болезни в настоящее время, их лечение и связь с заболеванием пародонта, наличие вредных привычек, характер питания и его регулярность; уровень гигиенических навыков по уходу за полостью рта (регулярность чистки зубов, вид зубной щетки, наименование средства гигиены), состояние полости рта у родственников, так как существует мнение о наследственном факторе в развитии патологии пародонта. Необходимы общий осмотр больного, оценка общего и эмоционального состояния, контактности больного. Важное значение имеет непосредственный осмотр полости рта: состояние зубов и слизистой оболочки, уздечек губ, языка и их прикрепления; состояние десневого края (цвет, консистенция, экссудат, атрофия или гипертрофия, изъязвления, свищи, абсцессы, распространенность процесса, наличие зубодесневых карманов), наличие зубного налета и зубного камня (наддесневые, поддесневые, плотные, мягкие, обильные, умеренные); оценка окклюзии (вид прикуса, локализации функциональной перегрузки), вид и состояние зубных протезов. Глубина зубодесневых карманов определяется специальным градуированным зондом с четырех поверхностей зуба, характер и количество экссудата определяется визуально или по площади обесцвечивания йодинола нанесенного на стандартные полоски фильтровальной бумаги. Подвижность зубов (три степени) выявляется с помощью зубоврачебного пинцета, а степень вовлечения пульпы в общий процесс с помощью электроодонтометрии.
Из специальных методов исследования можно применять пробу Шиллера-Писарева; метод Кулаженко для определения функционального состояния сосудов; РМА-индекс; ПИ — пародонтальный индекс и индекс гигиены по Федорову-Володкиной. Состояние костной ткани оценивается по данным рентгенологического обследования. Рентгенологический контроль желательно проводить с применением наиболее информативных методик исследования (панорамная рентгенография и ортопантомография). При внутриротовой съемке следует производить 8-10 снимков. Часто рентгенологические данные «отстают» от данных клиники. Так называемые рентгенологически выявляемые начальные воспалительные изменения пародонта являются отображением довольно далеко зашедшего процесса. К рентгенологическим симптомам начальных воспалительных процессов относятся разволокнение или исчезновение замыкающих кортикальных пластинок гребней межальвеолярных перегородок или в боковых отделах лунок. Иногда в примыкающих к альвеолярному краю участках костных тканей гребней появляются очаги пятнистого остеопороза. Но высота перегородок почти не меняется.
При развитии процесса можно выделить три типа изменений. Первый тип — изменения носят воспалительный характер, обнаруживаются большие зоны остеопороза, а затем и очаги деструкции костной ткани гребней межальвеолярных перегородок с обнажением корней на различном протяжении вплоть до образования больших участков деструкции и обнажения корней на всем протяжении (так называемые костные абсцессы). Контуры резорбированных перегородок нечеткие, неровные. Нечеткость контуров очагов деструкции, зоны пятнистого остеопороза и разрушение кортикальных пластинок вдоль лунок — основные симптомы текущего воспалительного процесса. Появление разрушения кортикальной пластинки вдоль лунки — это ведущий симптом распространения процесса вглубь. Структура костной ткани челюстей не изменена. Указанные изменения локализуются только в пределах альвеолярных отростков челюстей и соответствуют по клинической классификации генерализованному или очаговому пародонтиту. Второй тип изменений характеризуется перестройкой структуры челюстей, которая становится более плотной, склерозированной. Смазывается дифференцировка между губчатой и кортикальной костью. Высота межальвеолярных перегородок может быть снижена, кортикальная пластинка кое-где разрушена. Склеротическая перестройка челюстей является отображением дистрофического процесса, который следует дифференцировать с возрастной перестройкой, вариантами строения пародонта и его функциональными изменениями. Третий тип — это сочетание первых двух типов (смешанный), т.е. на фоне склерозированной структуры челюстей выявляются воспалительные изменения пародонта.
Нередко возникает необходимость в изучении клинической картины периферической крови и биохимических анализов крови на содержание сахара, кальция, фосфора. Важным является заключение других специалистов о состоянии организма больного в целом.